Dr. Conrado Alvarenga
Membro da Divisão de Urologia do Hospital das Clínicas da Faculdade de Medicina da USP











Notícias

Ainda em maio de 2024, ministrou a aula sobre Implantes hormonais no evento Testo 2024, para 500 urologistas, no Hospital das Clínicas da FMUSP.

Em maio de 2024, Dr Conrado finalizou a quarta turma do curso Androclass, fechando um ciclo de 250 alunos em 1 ano.

No mes de abril de 2024 o Dr. Conrado ministrou novamente as aulas de Fertilidade e Testosterona no HHP Congress na cidade de Boston (EUA), localizado no Harvard Science Center.

Em novembro de 2023 Dr. Conrado ministrou duas aulas em Boston no HHP, relacionadas aos temas: hormônios masculinos e a fertilidade e recuperação da função fértil após abuso ou mau uso de esteróides.
Ainda em 2023, Dr. Conrado publica o paper: Early Pharmacologic Approaches to Avert Anabolic Steroid-induced Male Infertility: A Narrative Review, na revista Clinical Therapeutics
Dr. Conrado e time Lab for Life apresentam no CBRA 2023 o trabalho "Male factor and its impact on IVF/ICSI treatment: a retrospective cohort study of 731 cycles"

Dr. Conrado ministrou, no 8º SIMPÓSIO DE CABELOS E UNHAS ADVANCED, promovido pela Sociedade Brasileira de Dermatologia – Regional São Paulo, a aula: Efeitos colaterais finasterida, dutasterida, síndrome pós finasterida, exames pré-tratamento e de seguimento, PSA, o que valorizar no espermograma.

Dr Conrado ministrou 4 aulas na Jornada Mineira de Andrologia 2023

Dr Conrado ministrou a aula "Varicocele and male Fertility" no ultimo Science 2023 em SP

Dr. Conrado ministrou o primeiro curso de andrologia de 2023, para 50 urologistas provenientes de todo Brasil.

Livro Saúde de Homem: indo além da Testosterona
No final de 2022 Dr. Conrado publica, em São Paulo, seu quarto livro dentro da andrologia, durante o congresso brasileiro de Endrocrinologia.
No final de 2022 Dr. Conrado publica, em São Paulo, seu quarto livro dentro da andrologia, durante o congresso brasileiro de Endrocrinologia.

Em setembro de 2022, Dr Conrado esteve com Paul Turek em Beverly Hills, para acompanhar um paciente portador de azoospermia que foi submetido à FNA mapping.

Dr. Conrado, a convite da sociedade brasileira de urologia MG, ministra em Belo Horizonte duas aulas no congresso mineiro de urologia, com os temas hipogonadismo em homens jovens sem filhos e o papel da fragmentação de DNA espermático no casal infértil.

Livro Infertilidade Masculina: do diagnóstico ao tratamento No final de 2021 Dr. Conrado publica, em Brasília, o terceiro livro dentro do tema infertilidade masculina, durante o congresso brasileiro de Urologia.
Em agosto de 2022 Dr. Conrado participa da organização e lançamento da pós graduação em medicina reprodutiva do Arte Academy SP
10 meses e 360h aula teóricas e práticas.
Curso voltado para urologistas e ginecologistas.
Inscreva-se
Tivemos a honra de receber em nossa clínica, para tratarmos cirurgicamente juntos um paciente seu de Manaus, o Professor Cristiano Paiva, referência em andrologia e Urología Oncológica no Estado do Amazonas e região Norte. Dr. Cristiano Paiva é médico urologista, com Doutorado em Uro-Oncologia pela UNIFESP.
Relação entre qualidade de vida e fertilidade masculina.
A sua saúde geral reflete diretamente na saúde dos seus espermatozóides

Em novembro de 2021, Dr. Conrado ministrou duas aulas no congresso brasileiro de Reprodução Humana no Rio de Janeiro. Aula de investigação da fertilidade do homem e aula sobre tendências e limites do marketing médico atual.
O laboratório Lab Saúde Reprodutiva participou da confecção da nova edição do Atlas de Reprodução Assistida e Genética da SBRH.
O capítulo de Morfologia Espermática foi escrito por Fernanda Affonso.
As imagens dos espermatozoides foram obtidas de lâminas do LSR.
Em 2021 lançamos o curso Terapias Hormonais e Implantes ao vivo. Em dois dias de aulas presenciais falaremos sobre o que há de mais moderno e seguro quando o assunto é terapia e implantes hormonais.
O grande diferencial do curso será a inserção de pellets ao vivo e discussão de casos reais.

Dr. conrado recebe em sua clínica para um estágio observacional de uma semana o andrologista Dr Eudes Pinheiro de Fortaleza. Nesta ocasião Dr. Eudes acompanhou Dr. Conrado nos atendimentos clínicos, procedimentos minimamente invasivos e nas cirurgias.

Dr. Conrado recebe, em agosto de 2021, para um estágio observacional cirúrgico o andrologista Dr Luis Felipe Magri. Nesta ocasião, Dr. Luis acompanhou o Dr. Conrado nos procedimentos minimamente invasivos e nas cirurgias, no hospital Sirio Libânes.

Trabalho do nosso grupo apresentado no AIDS 2020: Despite its robust scientific evidence, the concept of U=U is inconsistently disseminated among healthcare providers, including specialists practicing in the context of family planning and assisted reproduction.

Recebemos no @labforlife.br o Professor Fernando de Assis, chefe da cadeira urológica da Federal do Acre, para troca de experiências e vivências andrológicas. Fernando é Doutor em Ciências pela Universidade de São Paulo e Doctoral Fellow da Universidade da Califórnia. Foi responsável pela criação da Central de Transplante de Órgãos do Estado do Acre e chefiou a Equipe de Transplante de Rins do Estado do Acre nos anos de 2006 a 2009, sendo pioneiro na realização desse tipo de transplantes naquele Estado. Atualmente é coordenador do Serviço de Urologia do Hospital das Clínicas do Acre.
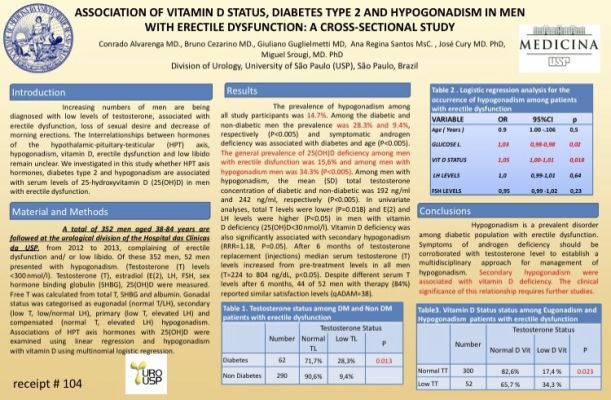
Dr. Conrado apresenta no congresso mundial da International Society for Sexual Medicine, os resultados de uma série de 352 pacientes do Hospital das Clínicas, revelando possível associação entre Vitamina D, Testosterona e Diabetes.

EM 2020, Dr Conrado tem trabalho cientifico aprovado na 23ª Conferência Internacional da Aids "BARREIRAS PERSISTENTES PARA U = U NO PLANEJAMENTO FAMILIAR E REPRODUÇÃO ASSISTIDA DE PVHIV"
Em 2020 o lab saúde reprodutiva completou 8 anos. Nosso foco é a excelência no atendimento e cuidado rigoroso com os nossos pacientes: tanto nas análises seminais quanto nas técnicas de preservação da fertilidade.
Acesse: labsaudereprodutiva.com.brAula ministrada na semana da fertilidade - Vida Bem Vinda: como melhorar o espermograma.
Dicas e armadilhas de como melhorar a qualidade do espermograma e consequentemente da fertilidade dos homens.

Dr Conrado ministra aula em São Paulo, no evento "O Consultório". Assistiram 150 colegas médicos.

Dr Conrado ministra aula no Arte Academy 2019. Curso voltado para reprodução humana em São Paulo.

Dr. Conrado Alvarenga palestra no ARR 2019, evento que reuniu 300 ginecologistas de todo o Brasil para debater Azoospermia e Varicocele, como abordar e tratar. Dr. Conrado Alvarenga palestra no ARR 2019, evento que reuniu 300 ginecologistas de todo o Brasil para debater Azoospermia e Varicocele, como abordar e tratar. Dr. Conrado Alvarenga palestra no ARR 2019, evento que reuniu 300 ginecologistas de todo o Brasil para debater Azoospermia e Varicocele, como abordar e tratar.
Dr Conrado Alvarenga discute no headquarter da Igenomix Brasil dicas praticas de fertilidade masculina e dilemas no teste de fragmentação de DNA espermático.
Dr. Conrado Alvarenga acaba de publicar, em conjunto com a Universidade de São Paulo, Faculdade de Medicina, Departamento de Moléstias Infecciosas e a London School of Hygiene and Tropical Medicine o artigo "Potential effect of Zika virus infection on human male fertility?"
Em 2018 participa da criação e desenvolvimento do ARTE Academy, curso de Imersão em medicina reprodutiva, em São Paulo, focado em atualização de novos protocolos de FIV, estimulação na fase lútea, análise genética pré-implantacional, avaliação profunda da qualidade seminal, manejo hormonal do homem infértil, vitaminas entre outros.
Quero me inscrever!
Em setembro de 2018 Dr. Conrado lidera a tradução técnica, em conjunto com a editora Elsevier, do livro de perguntas e respostas Campbell - Walsh, livro referência para toda a urologia nacional, lançado no congresso paulista de Urologia.
Em 2018, pela editora Elsevier e em conjunto com os médicos Lucas Yamakami, Renato Tomioka e Oscar Duarte, lança o primeiro guia prático de infertilidade masculina e feminina do Brasil"
O livro está disponível na Livraria Elsevier
Dr. Conrado apresenta em Genebra, no ESHRE 2017, os resultados de 201 exames de IFDNA espermático realizados no LAB Medicina Masculina em 2016, revelando possível correlação entre índices de fragmentação de DNA espermático com maior tempo de abstinência para o exame, aumento da faixa etária e com a piora nos parâmetros seminais

Em conjunto com a departamento de moléstias infecciosas da FMUSP e com a London School of Hygiene and Tropical Medicine, Dr Conrado e o LAB Medicina Masculina participam do projeto do potencial efeito da infecção pelo zyka vírus sobre a fertilidade masculina, apresentado no MEDTROP 2017.

Em 2016, o Dr. Conrado lança o livro “Fertilidade e infertilidade para casais e não especialistas”.

Dr. Conrado ministra a aula “Indice de fragmentação de DNA espermático e seu impacto na reprodução assistida”, no XI Congresso Paulista de Medicina Reprodutiva.
Micro-Cirurgias Urológicas

O site possibilita melhor entendimento das principais micro-cirurgias relacionadas a fertilidade masculina, desde reversão de vasectomia até captações mais complexas de espermatozóides.
Desejamos boa sorte em sua jornada.
Últimas Postagens

Análise do pellet pós centrifugação pode revelar espermatozóides em até 18% dos casos

Até que horas antes de dormir você pode tomar café?

A testosterona ajuda no tratamento da infertilidade masculina?

Câncer de Testículo atinge homens cada vez mais jovens

O papel do AMH em homens com azoospermia não obstrutiva
Cariótipo Banda G: 7 doenças que podem ser detectadas

Covid e fertilidade masculina

Morfologia de Kruger

Níveis hormonais ideais

Dr. Conrado Alvarenga
CRM 116006 SP - RQE 76837
Membro da Divisão de Urologia do Hospital das Clínicas da Faculdade de Medicina da USP










