Há tratamento para o homem azoospérmico!
O desenvolvimento da injeção intracitoplasmática de espermatozóide (ICSI) como uma terapia eficaz para a infertilidade de fator masculino severo se tornou um meio aplicável para superar a maioria das deficiências do aparelho reprodutor masculino. Normalmente, até mesmo homens com causas potencialmente tratáveis de infertilidade são tratados com técnicas de reprodução assistida (TRA) ao invés de terapia específica. No entanto, uma vez que o diagnóstico de azoospermia é estabelecido, espermatozóides não podem ser encontrados na ejaculação e consequentemente a reprodução assistida não pode ser aplicada. Por essa razão azoospermia é tão importante para os urologistas.
No passado, os homens com azoospermia eram definitivamente classificados como inférteis e a doação de esperma considerada única opção. Hoje em dia, o conhecimento de que muitas causas de azoospermia podem ser revertidas é generalizado na literatura médica e na prática, mas ainda causa grandes transtornos quando os casos não são devidamente manejados por uma urologista habituado com as práticas de TRA. Os médicos também devem fornecer aconselhamento adequado para o casal, bem como apoio moral e psicológico para os pacientes com infertilidade devida a fator masculino severo.
Definição
Entenda a necessidade de um urologista especializado em infertilidade masculina.
A notícia de azoospermia para o casal que deseja ter filhos é quase sempre dramática. Em todos os casos o resultado do espermograma revelando ausência de espermatozóides é um choque na vida do casal. A primeira idéia que vem a mente é que nunca eles poderão ter um filho do mesmo sangue ou com a mesma carga genética.
E isto não é verdade!!!!! Azoospermia tem tratamento, azoospermia tem cura, em azoospermia pode-se encontrar espermatozóides, mas tudo isso requer avaliação de urologista especializado em reprodução Humana, que domine as técnicas mais modernas de captação de espermatozóides em homens azoospérmicos, que saiba diferenciar os casos mais graves dos menos graves e que possa acompanhar este homem azoospérmico e avaliar sua situação de saúde geral e não apenas reprodutiva.
Recebi resultado do meu espermograma e sou azoospérmico, e agora?
Primeiramente o ideal é que sejam realizados dois exames de espermograma, com intervalo entre eles de 3 meses e é muito importante que se verifique se durante o exame foi realizada a análise do centrifugado do sêmen. Isto porque muitos laboratórios não fazem este exame, conhecido como Pellet. Sem o Pellet, não se pode dizer com certeza que o homem é azoospérmico. Laboratórios modernos em São Paulo ja realizam o Pellet de rotina frente a achado inicial de ausência de espermatozóides.
Não é incomum recebermos exames com laudo de azoospermia e encontrarmos espermatozóides na análise do centrifugado. Nestes casos muitas vezes ja congelamos a amostra como segurança para o futuro.
E agora que já fiz os dois espermogramas e ambos confirmaram a azoospermia?
Como é a investigação do homem com azoospermia?
A azoospermia pode ser causada por uma obstrução?
Qual papel de eventual biópsia testicular nos casos de azoospermia?
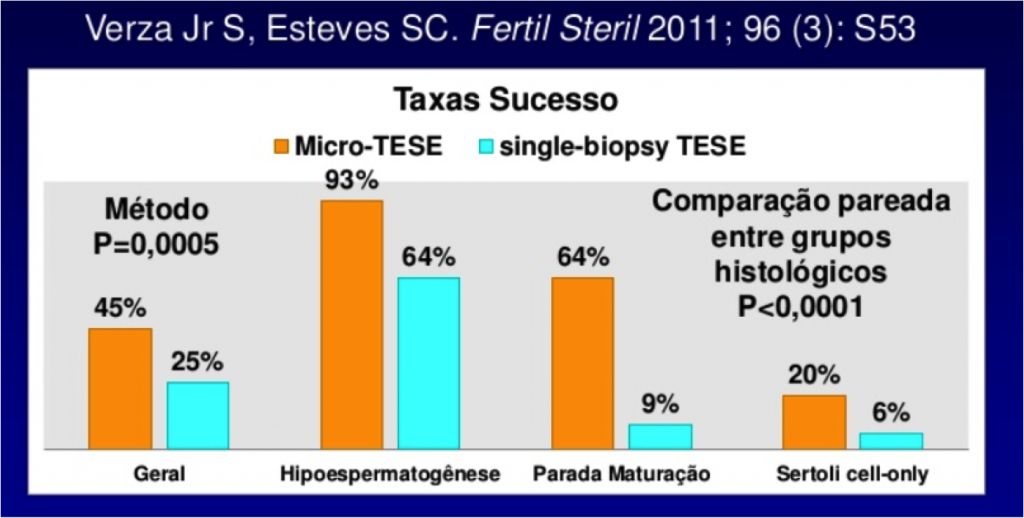
Como poder ser visto abaixo, em trabalho publicado pelo grupo do Dr. Esteves de Campinas, 2011, as chances de captação de espermatozóides estão diretamente ligadas ao padrão histológico da biópsia testicular, como já havia publicado anteriormente Dr. Peter Schlegel em Nova Iorque.
Os casos de hipoespermatogênese são os mais favoráveis e já nos casos de Sertolli Cell Only temos taxas de captação em torno de 6% ( TESE ) a 20% ( Micro-TESE).
Dissecção microcirúrgica testicular para captação de espermatozóides – (Micro TESE)
Existem medicações que ajudem a produzir espermatozóides?
Sim existem medicações conhecidas como indutoras da produção de espermatozóides e devem ser administradas por urologista especializado em azoospermia. Cada caso deve ser avaliado isoladamente para se detectar primeiramente a causa da azoospermia e depois de corretamente investigado, programar seu tratamento em busca de espermatozóides.
As melhores respostas se dão nos casos de hipogonadismo hipogonadotrófico, quando a melhora nos niveis de testosterona no sangue gera melhora nos niveis da testosterona intra-testicular e com isso recupera ou otimiza a espermatogênese.
Há muita luz no fim do túnel para o homem azoospérmico, no mínimo deve ser avaliado e eventualmente tratado por um urologista habilitado nas principais e mais modernas técnicas de indução e captação de espermatozóides.
Referências
- Palermo G, Joris H, Devroey P, Van Steirteghem AC. Pregnancies after intracytoplasmic injection of single spermatozoon into an oocyte. Lancet. 1992;340(8810):17-8.
- Jarow JP, Espeland MA, Lipshultz LI. Evaluation of the azoospermic patient. J Urol. 1989;142(1):62-5.
- WHO. World Health Organization: WHO Laboratory manual for the examination and processing of human semen – 5th ed. Geneva: WHO Press; 2010.
- Schlegel PN. Causes of azoospermia and their management. Reprod Fertil Dev. 2004;16(5):561-72.
- Ron-El R, Strassburger D, Friedler S, Komarovski D, Bern O, Soffer Y, Raziel A. Extended sperm preparation: an alternative to testicular sperm extraction in non-obstructive azoospermia. Hum Reprod. 1997;12(6):1222-6.
- Burrows PJ, Schrepferman CG, Lipshultz LI. Comprehensive office evaluation in the new millennium. Urol Clin North Am. 2002;29(4):873-94.
- Honig SC, Lipshultz LI, Jarow J. Significant medical pathology uncovered by a comprehensive male infertility evaluation. Fertil Steril. 1994;62(5):1028-34.
- Shefi S, Turek PJ. Definition and current evaluation of subfertile men. Int Braz J Urol. 2006;32(4):385-97.
- Steckel J, Dicker AP, Goldstein M. Relationship between varicocele size and response to varicocelectomy. J Urol. 1993;149(4):769-71.

Dr. Conrado Alvarenga
Membro da Divisão de Urologia do Hospital das Clínicas da Faculdade de Medicina da USP
